Le cancer gastrique (cancer de l'estomac), dans 90 % des cas un adénocarcinome, né des cellules épithéliales, est en forte régression depuis une trentaine d’années. Il se situe désormais au 13ème rang des cancers les plus fréquents en France. En cause, la raréfaction en Europe de l’Ouest de l’infection par la bactérie Helicobacter pylori, facteur reconnu de cancérogenèse, via l’inflammation chronique de la muqueuse gastrique.
Le type de cancer de l’estomac (cancer gastrique) le plus fréquent est l’adénocarcinome, une tumeur épithéliale maligne. Il se développe dans la couche superficielle de l'estomac, aux dépends des glandes de la muqueuse gastrique qui produisent le suc gastrique.
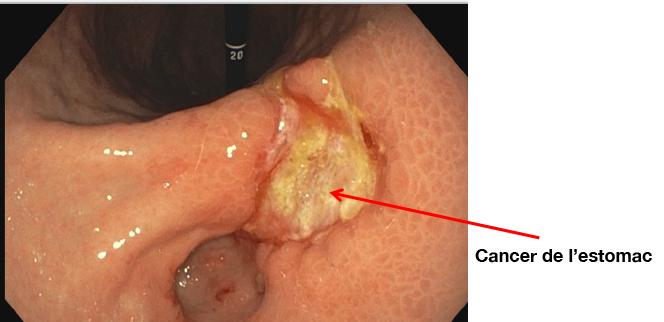
vu par endoscopie
Le lymphome, plus exactement le lymphome du MALT (mucosa-associated lymphoid tissue) est un autre type de cancer gastrique, non épithélial et beaucoup plus rare. Il est formé à partir des lymphocytes (globules blanc), ces cellules immunitaires venues défendre l’organisme jusque dans la muqueuse de l’estomac colonisée par la bactérie Helicobacter pylori.
Certains cancers sont de survenue encore plus exceptionnelle telles les tumeurs stromales gastro-intestinales (GIST), issues du tissu conjonctif et du muscle de la paroi gastrique, ou encore les tumeurs neuroendocrines, sécrétant des hormones et le plus souvent découvertes au sein de l'appareil digestif.
Quelles sont les causes ?
Le cancer de l’estomac, associé à l’infection par Helicobacter pylori
La gastrite chronique atrophique, une inflammation de la muqueuse gastrique suivie d’une destruction de la couche superficielle par la bactérie Helicobacter pylori, et les gastrites atrophiques auto-immunes (maladie de Biermer) sont les pourvoyeuses d’adénocarcinomes gastriques. L’adénocarcinome touche 1 % des personnes infectées par Helicobacter pylori. Son évolution est silencieuse.
Helicobacter pylori est aussi en cause dans la majorité des lymphomes du MALT. Les lymphocytes infiltrent la muqueuse pour défendre l’organisme contre la bactérie.
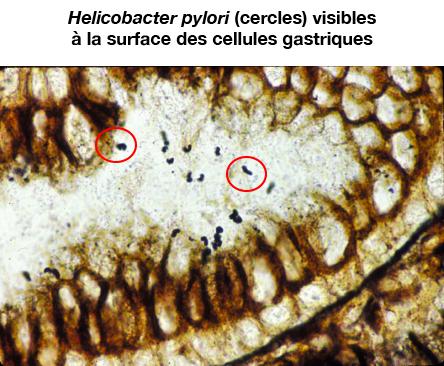
Image : © Dr Geneviève Belleannée, Pr Antoine de Mascarel (CHU de Bordeaux)
Certains cancers de l’estomac sont familiaux. Le plus souvent il s’agit d’agrégations familiales liées à la transmission d’Helicobacter pylori, ce qui justifie de réaliser systématiquement une de cette bactérie chez les parents au 1er degré d’un patient atteint de cancer gastrique.
En revanche, les cancers gastriques héréditaires sont très rares (1 à 3 % des cancers gastriques) : ils sont liés à des anomalies génétiques : le cancer gastrique diffus héréditaire est lié dans 25 à 30 % des cas à une mutation du gène CDH1 codant pour la Cadhérine E. Le syndrome de Lynch-HNPCC (hereditary non polyposis colorectal cancer), certaines polyposes coliques familiales exposent à un risque accru de cancer gastrique.
Qui présente un risque ?
Antécédents familiaux au premier degré, gastrite atrophique… un risque de cancer gastrique augmenté
Tout individu ayant une gastrite atrophique est à haut risque de cancer de l’estomac. C’est pourquoi les personnes infectées par la bactérie Helicobacter pylori sont parmi les plus à risque.
Celles souffrant d’une gastrite auto-immune sont aussi à surveiller.
3ème catégorie à risque, les apparentés au 1er degré (père, mère, fratrie) des personnes ayant eu un adénocarcinome de l’estomac, surtout avant l’âge de 50 ans car cela suggère une susceptibilité familiale. Pour cette raison, la présence d’ Helicobacter pylori, facteur de risque majeur de cancer, doit systématiquement être recherchée chez ces individus particulièrement vulnérables.
Les examens
L’endoscopie, encore et toujours
L’endoscopie est l’examen de référence pour établir le diagnostic de cancer gastrique, confirmé par les biopsies réalisées à cette occasion.
L’endoscopie à visée diagnostique est indiquée chez une personne ayant un apparenté au 1er degré atteint d’adénocarcinome, à la recherche à la fois de lésions suspectes témoignant de l’atrophie de l’estomac (gastrite atrophique) mais aussi de la présence d’Helicobacter pylori.
Par ailleurs, une endoscopie de contrôle doit être effectuée en fin du traitement d’ulcère gastrique, mais pas du duodénum, afin de ne pas méconnaître un cancer.
Une fois le diagnostic de cancer gastrique posé, un bilan d’extension c’est-à-dire l’évaluation de la présence de métastases au niveau du foie, des os, des poumons, des ovaires, des ganglions lymphatiques régionaux (situés à proximité de l'estomac ou du péritoine) est dressé grâce au scanner thoraco-abdomino-pelvien (tomodensitométrie).
L’intérêt d’une échographie réalisée par endoscopie ou « écho-endoscopie » (endoscope équipé d’une sonde d’échographie) est d’évaluer le degré d’infiltration de la tumeur au sein des autres couches au-delà de la muqueuse (la sous-muqueuse puis la musculeuse et la séreuse) afin de confirmer la faisabilité de la résection endoscopique.
Plusieurs examens complémentaires peuvent être conduits, au cas par cas (scintigraphie osseuse, imagerie par résonance magnétique (IRM) cérébrale).
Les traitements
Le traitement endoscopique, en cas d’adénocarcinome superficiel
Le traitement est décidé lors d’une réunion de concertation pluridisciplinaire (ou RCP) qui réunit hépato-gastroentérologues, oncologues, chirurgiens, radiologues, anatomopathologistes.
Lorsque l’adénocarcinome est localisé à l’estomac (sans métastase ni envahissement ganglionnaire) et reste superficiel, un traitement endoscopique est réalisable, soit par mucosectomie, soit par dissection sous-muqueuse. Plus la tumeur est superficielle au niveau de la muqueuse de la paroi gastrique, meilleur est le pronostic.
Dès que la tumeur infiltre la paroi, l’option la plus sûre est chirurgicale. Elle consiste en l’ablation de l’estomac (gastrectomie), totale ou plus rarement, partielle, associée à un curage ganglionnaire (exérèse des ganglions lymphatiques situés à proximité de l'estomac). La continuité du tube digestif est assurée dans le même temps opératoire. La résection est généralement associée à une chimiothérapie pré et post-opératoire, moins souvent à une radiothérapie.
Quant aux lymphomes du MALT, lorsque les lésions se cantonnent à la muqueuse gastrique sans envahissement ganglionnaire, le traitement antibiotique d’éradication d’Helicobacter pylori est efficace et suffisant pour obtenir une rémission complète dans les deux tiers des cas. Un traitement complémentaire par chimiothérapie orale ou immunothérapie, parfois par radiothérapie et exceptionnellement chirurgical, est décidé en cas d’atteinte ganglionnaire et/ou lorsque la tumeur est invasive.
La survie à cinq ans dans l’adénocarcinome serait de 25 % tous stades confondus. Néanmoins ces chiffres proviennent d’études relativement anciennes (rapport INCa 2010).
Liens utiles
- Vidéo "Prévention du cancer de l'estomac" (source SNFGE)
- Vidéo "Cancers digestifs, mieux prévenir pour sauver des vies" (source SNFGE)
- Fiche d’information du patient avant une gastroscopie (endoscopie œso-gastro-duodénale/fibroscopie) diagnostique (source SFED et SNFGE)
- Fiche d’information du patient avant une gastroscopie (endoscopie œso-gastro-duodénale/fibroscopie) thérapeutique (source SFED et SNFGE)
- Le cancer de l'estomac : points clés (source INCa)
- Orphanet, portail des maladies rares
- Informations sur Helicobacter pylori chez l'adulte (source GEFH)
- Ligue contre le cancer
- Vidéo "Prévention du cancer de l'estomac" (source SNFGE)
- Vidéo "Cancers digestifs, mieux prévenir pour sauver des vies" (source SNFGE)
- Fiche d’information du patient avant une gastroscopie (endoscopie œso-gastro-duodénale/fibroscopie) diagnostique (source SFED et SNFGE)
- Fiche d’information du patient avant une gastroscopie (endoscopie œso-gastro-duodénale/fibroscopie) thérapeutique (source SFED et SNFGE)
- Le cancer de l'estomac : points clés (source INCa)
- Orphanet, portail des maladies rares
- Informations sur Helicobacter pylori chez l'adulte (source GEFH)
- Ligue contre le cancer

