Le prurit anal est fréquent mais, dans la moitié des cas, aucune cause n’est retrouvée. C’est probablement parce qu’un cercle vicieux s’enclenche : les lésions cutanées induites par le grattage, également entretenu par l’essuyage traumatique après les selles, s’infectent, la peau devient hypersensible, incitant au grattage, alors même que la cause initiale a disparu. D’où l’intérêt de consulter un spécialiste sans trop tarder.
Le terme de prurit anal réunit les sensations de démangeaison et de brûlure ressenties au niveau de la zone péri-anale. Il entraîne une envie plus ou moins irrépressible de gratter la zone irritée, autour de l’anus ainsi que le canal anal, mais qui peut s’étendre au pli interfessier, au scrotum, à la vulve, aux plis inguinaux, voire aux régions glutéales (fesses).
L’ensemble des conditions sont réunies pour que l’irritation apparaisse très rapidement au niveau de la région anale : une riche vascularisation, une innervation sensitive très développée, la présence de plis cutanés propices à la macération et l’écoulement éventuel de souillures diverses, provenant de l’anus et du tube digestif, du tractus urinaire (incontinence urinaire) ou gynécologique (leucorrhées).
Alors que les lésions récentes, dues au grattage, se caractérisent par l’érosion des couches superficielles de l'épiderme (excoriations) et de légères crevasses à la jonction entre les muqueuses et la peau (rhagades), sources de brûlures et de saignements, les lésions chroniques ont une toute autre allure. Elles sont blanchâtres, peu pigmentées, avec un épaissement général de la peau quadrillée par de profonds sillons (phénomène de lichénification).
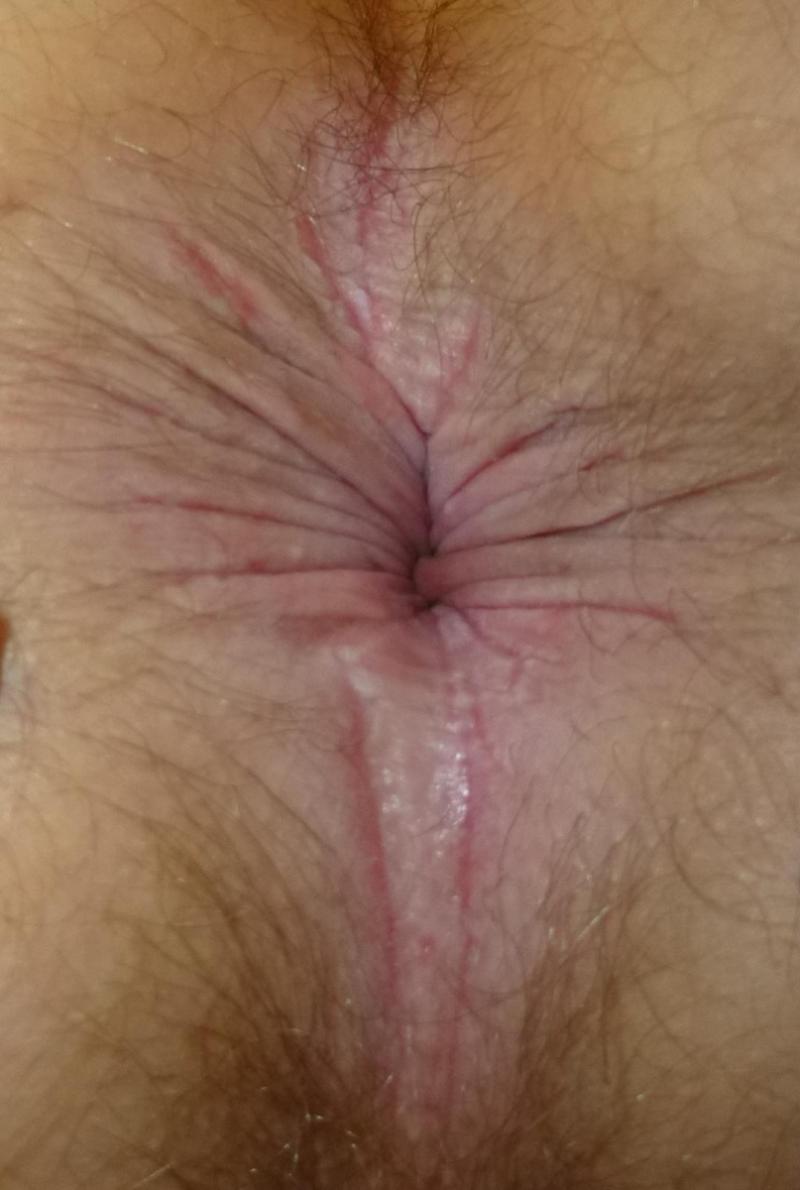
Image : © Dr Vincent de Parades (Institut Léopold Bellan - Groupe hospitalier Saint-Joseph - Paris)
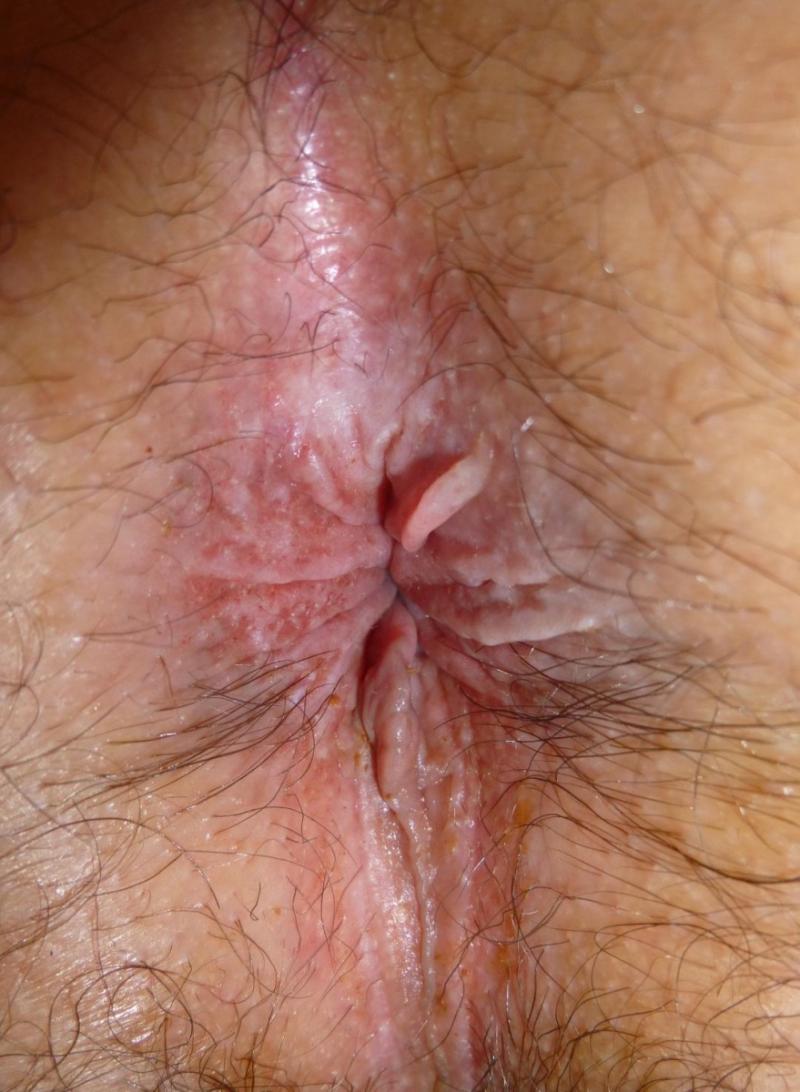
Image : © Dr Vincent de Parades (Institut Léopold Bellan - Groupe hospitalier Saint-Joseph - Paris)
Quelles sont les causes ?
Une origine proctologique ou dermatologique au prurit
L’irritation cutanée peut provenir d’une atteinte de la peau elle-même. Le psoriasis ou le lichen plan sont les deux dermatoses non infectieuses les plus fréquemment impliquées dans le prurit anal. Mais ce peut être également un eczéma.
Les dermatoses infectieuses sont dominées par deux bactéries : le staphylocoque et le streptocoque pyogène. Les champignons sont également une cause importante de prurit (15 %). Ces candidoses périanales sont très prurigineuses.
L’herpès, les molluscum contagiosum (petites excroissances de peau très contagieuses) et les condylomes (verrues génitales bénignes dues au virus Human Papilloma Virus (HPV)) sont des infections virales pouvant entraîner un prurit à l’extérieur ou à l’intérieur du canal anal.
Mais l’irritation de la région anale peut être la conséquence d’un suintement anal (de matières fécales ou de mucus) retrouvé dans plusieurs maladies proctologiques : les maladies hémorroïdaires (20 % des cas) et la fissure anale (12 %) en premier lieu, mais aussi les fistules anales ou l’incontinence anale. Globalement, 75 % des prurits ont une cause proctologique.
Certaines lésions tumorales peuvent, elles aussi, induire un prurit : un polype rectal (suintements de mucus), un cancer du canal anal, un cancer colorectal ou encore des cancers rares comme les maladies de Bowen et de Paget.
Lorsqu’aucune cause n’est retrouvée, on emploie le terme de prurit essentiel ou idiopathique. Si celui-ci représente 25 à 75 % des situations, selon les études, il ne doit pas être trop rapidement qualifié de « psychogène ».
Qui présente un risque ?
Le diabète sucré favorise le prurit anal
Les femmes sont plus épargnées que les hommes par le prurit anal. Elles sont deux à quatre fois moins nombreuses à s’en plaindre, sans que l’on sache pourquoi.
Le prurit toucherait préférentiellement la tranche d’âge 40-60 ans.
Les personnes souffrant d’obésité ou de diabète sont plus à risque de prurit anal.
Les examens
Un examen clinique complet
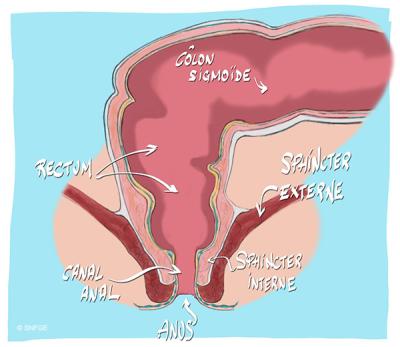
La démarche diagnostique débute par un examen physique général, locorégional et génital avec la palpation des creux inguinaux à la recherche de ganglions, un signe évocateur de certaines infections sexuellement transmissibles ou de cancer.
Un examen clinique de la région périanale et de l’ensemble de la peau et des muqueuses permet de repérer une maladie dermatologique, confirmée par un prélèvement qui identifiera un psoriasis ou un lichen plan. Une biopsie cutanée peut être utile mais exclusivement dans des cas précis de lésions chroniques et atypiques.
La région anale et le canal anal sont examinés au moyen d’un anuscope, sorte de spéculum que l'on insère dans l'anus afin de visualiser les muqueuses du canal anal et de la partie terminale du rectum. Une rectoscopie peut aussi être pratiquée ; cet examen endoscopique permet d'explorer le canal anal et le rectum dans son intégralité. Une endoscopie colorectale peut révéler un polype ou une tumeur de la région anale ou recto-colique.
Des prélèvements peuvent également être effectués au niveau de la marge anale (le pourtour de l’anus), afin de constater une surinfection cutanée, soit par des bactéries, soit par des champignons.
C’est à l’occasion d’un prélèvement local appelé « scotch-test » (technique de Graham à la cellophane adhésive) que l’on peut découvrir une parasitose, l’oxyurose. Très fréquente chez l’enfant (20 % des enfants américains hébergent ou hébergeront ce parasite), cette parasitose bénigne est due à un ver, l'Enterobius vermicularis ou oxyure.
Une prise de sang permet de découvrir un diabète, un dysfonctionnement thyroïdien, rénal ou des troubles du métabolisme de l’acide urique (goutte), des maladies systémiques pouvant favoriser la survenue d’un prurit.
Les traitements
Hygiène : ni trop ni trop peu
Lorsque la cause est identifiée, son traitement fait disparaître le prurit. Par exemple, la résection des lésions tumorales, l’éviction de l’allergène et l’application d’un dermocorticoïde en cas d’eczéma, une antibiothérapie en cas de dermatose infectieuse, des antifongiques locaux en cas de mycose, etc.
Faute de cause identifiée au prurit anal, le traitement est symptomatique. Il consiste à maintenir la région périanale propre et sèche. La toilette est réalisée au moyen d’un lavage matin et soir et autant que possible après chaque selle, avec un savon doux, surgras ou un pain sans savon. Des lingettes humides peuvent faire l’affaire, en dépannage. Le sèche-cheveux est préférable à la serviette pour sécher les lésions.
Avant toute application de pommade ou de crème, il est conseillé d’assécher les lésions suintantes, érosives, excoriées (éosine aqueuse à 2 %, solution de Milian, etc.).
Les pommades sans substance active ou à l’oxyde de zinc, la pâte à l’eau... servent de barrière protectrice en cas de lésions aiguës, surtout si le suintement persiste.
En cas d’échec de ces traitements, des applications de dermocorticoïdes peuvent être prescrites sur de courtes périodes (4 à 6 semaines) dans le but de briser le cercle vicieux auto-entretenu par le grattage en calmant les démangeaisons et en permettant à la peau de se reconstituer. Des antihistaminiques H1 peuvent éventuellement être proposés.
- Prurit anal (source SNFCP)
L’absence de cause - prurit idiopathique - se retrouve dans la moitié des situations.
De plus, les sous-vêtements en coton, sont à préférer aux matières synthétiques. Ils ne doivent pas être portés serrés pour éviter la rétention de sueur. Pour cette même raison, les protections périodiques ou protège-slips sont déconseillés.

